L’ECLJ est intervenu dans une affaire pendante à la Cour européenne des droits de l’homme (CEDH), Medmoune c. France (n°55026/22), en qualité de tierce-partie. Cette affaire porte sur la décision médicale d’arrêter les traitements de M. Medmoune, victime d’un grave accident et aujourd’hui décédé. La famille invoque le droit à la vie de M. Medmoune.
Dans ses observations écrites, l’ECLJ explique que toute décision d’arrêt de traitements médicaux ne viole pas le droit à la vie du patient. Au contraire, les traitements disproportionnés doivent être arrêtés, afin de respecter les droits du patient. Le respect de la vie d’un patient ne signifie pas de maintenir cette vie artificiellement et à tout prix. Ce n’est pas promouvoir l’euthanasie que de rappeler cette vérité.
L’état de santé de M. Medmoune
Abdelhadi Medmoune est né en 1978 et est père de quatre enfants. Le 18 mai 2022, il a été écrasé par un véhicule utilitaire sur lequel il effectuait des réparations. Cet accident a provoqué un polytraumatisme grave qui a été compliqué par un arrêt cardio-respiratoire ayant causé une absence d’oxygénation du cerveau pendant sept minutes. M. Medmoune a été pris en charge dans le service de réanimation d’un hôpital.
Six mois après l’accident, l’équipe médicale constatait une « abolition de la conscience résultant des lésions anoxiques causées par son accident, sans réaction ni spontanée ni à la demande, et sans possibilité de relation avec l’extérieur » ainsi que l’absence totale de « réflexe du tronc cérébral, à l’exception du réflexe oculo-cardiaque, et aucune possibilité de respiration sans ventilation mécanique, la respiration spontanée étant inefficace ». L’état de M. Medmoune ne s’améliorait pas et aucune perspective d’amélioration ne pouvait être anticipée. Pire, son état se dégradait, « l’escarre déjà existante s’aggravant par une escarre occipitale et omoplate, la perte musculaire étant majeure et la disparition de tout réflexe de clignement des yeux imposant une occlusion mécanique des paupières en continu ».
Une décision d’arrêt des traitements
L’équipe médicale considérait déjà depuis plusieurs mois que, du fait de cet état de santé, une poursuite des traitements aurait constitué une obstination déraisonnable. Une telle poursuite aurait été, toujours selon les médecins, une « maltraitance » d’un patient en fin de vie. L’équipe médicale a donc décidé d’arrêter les traitements.
L’épouse et les deux sœurs de M. Medmoune se sont opposés à cette décision et ont retardé son exécution par des recours. Pour elles, un arrêt des traitements constituerait une euthanasie. Elles invoquaient également le contenu des directives anticipées de M. Medmoune, rédigées de son vivant. Celles-ci demandaient, en cas d’accident et quel que soit son état de santé, un maintien en vie à tout prix.
Les juridictions françaises ont confirmé la légalité de la décision d’arrêt des traitements. L’épouse et les deux sœurs de M. Medmoune ont déposé une requête à la CEDH, invoquant le droit à la vie (article 2). Le Gouvernement français a indiqué à la Cour que M. Medmoune est finalement décédé le 26 décembre 2022, sans préciser si c’est l’arrêt litigieux des traitements qui a provoqué ce décès.
D’après l’article 2 de la Convention européenne des droits de l’homme (droit à la vie), « la mort ne peut être infligée à quiconque intentionnellement », ce qui exclut explicitement toute euthanasie. Cependant, tout arrêt de traitements ne constitue pas une euthanasie. La question juridique soulevé par cette affaire est donc : la décision d’arrêter les traitements de M. Medmoune équivaut-elle à une euthanasie, violant son droit à la vie ?
Quelques définitions utiles
L’ECLJ est intervenu dans cette affaire Medmoune c. France (n°55026/22) à la CEDH, en qualité de tierce-partie. Nos observations écrites reviennent sur plusieurs notions, indispensables à une juste analyse juridique de cette affaire.
- Euthanasie
L’euthanasie est un acte découlant d’une volonté délibérée de tuer le patient. Cet acte peut être négatif (une omission).
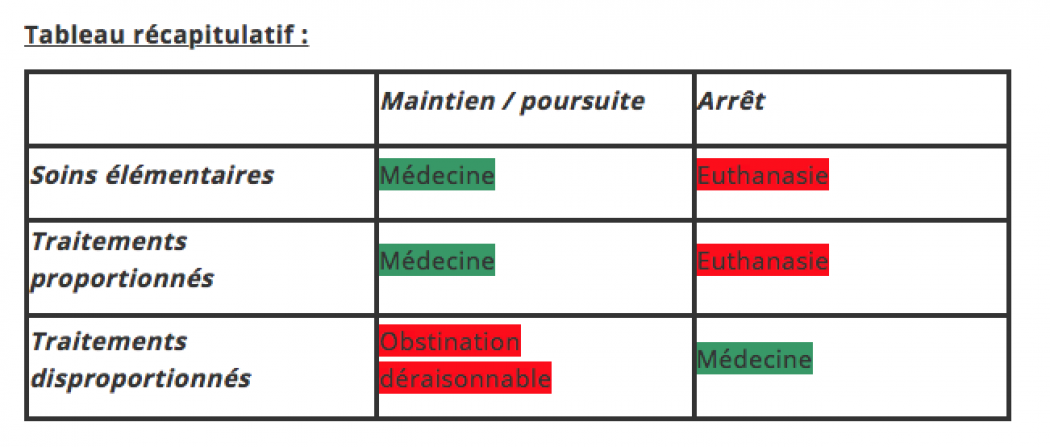
- Moyens proportionnés ou disproportionnés
Au cours des siècles, les philosophes et les théologiens ont développé une distinction entre moyens « ordinaires » et « extraordinaires » de conserver la vie d’une personne[1]. Dans les années 1950, le magistère de l’Église a repris cette distinction, en particulier dans le contexte de la réanimation[2]. La réflexion éthique récente qualifie les moyens de « proportionnés » ou « disproportionnés », selon la thérapeutique envisagée (nature, degré de complexité ou de risque, coût, possibilité d’emploi), le résultat escompté, ainsi que l’état général et les ressources physiques et morales du patient[3].
Dans l’imminence de la mort, il est moralement permis de renoncer aux moyens devenus disproportionnés du fait de l’insignifiance du résultat thérapeutique ou des contraintes imposées au patient. En revanche, il est contraire à la morale d’interrompre les soins et traitements normaux dus au malade. Par exemple, il est fréquent que les tentatives de réanimation, en particulier la respiration artificielle, soient des moyens disproportionnés, que le médecin peut interrompre même si la conséquence est la cessation de la circulation sanguine et donc la mort[4]. Un tel acte n’est pas une euthanasie, car il ne découle pas d’une volonté délibérée de tuer. La mort n’est que la conséquence, naturelle et non voulue, de l’arrêt d’un traitement disproportionné[5].
Il faut distinguer l’euthanasie de la décision de renoncer à des traitements disproportionnés. Il existe une différence de nature entre ces deux actes, même si leur conséquence est la même (la mort). L’euthanasie correspond à « faire mourir » (tuer), alors qu’un arrêt de traitements disproportionnés correspond à « laisser mourir » (conformément à la nature)[6].
- Soins et traitements
Un soin élémentaire est toujours considéré comme proportionné. L’administration d’eau et de nourriture, même à travers des voies artificielles, est un soin élémentaire, c’est-à-dire qu’elle est toujours proportionnée[7]. C’est également le cas de l’hygiène répondant aux besoins courants du patient. Un traitement, comme le respirateur artificiel, peut en revanche être proportionné ou disproportionné, selon les circonstances concrètes.
- Obstination déraisonnable
L’obstination déraisonnable est définie à l’article L1110-5 du Code de la santé publique, par opposition aux soins et traitements utiles et proportionnés au regard de l’état de santé du patient :
Toute personne a, compte tenu de son état de santé et de l’urgence des interventions que celui-ci requiert, le droit de recevoir les soins les plus appropriés et de bénéficier des thérapeutiques dont l’efficacité est reconnue et qui garantissent la meilleure sécurité sanitaire au regard des connaissances médicales avérées. Les actes de prévention, d’investigation ou de soins ne doivent pas, en l’état des connaissances médicales, lui faire courir de risques disproportionnés par rapport au bénéfice escompté.
Ces actes ne doivent pas être poursuivis par une obstination déraisonnable. Lorsqu’ils apparaissent inutiles, disproportionnés ou n’ayant d’autre effet que le seul maintien artificiel de la vie, ils peuvent être suspendus ou ne pas être entrepris.
L’obstination déraisonnable est synonyme d’ « acharnement thérapeutique ».

Les confusions du Gouvernement
Les observations écrites de l’ECLJ dans l’affaire Medmoune c. France répondent à deux erreurs. La première est celle du Gouvernement français, dans ses observations remises à la CEDH[8]. Celui-ci qui voit toute « aide médicale à mourir » comme légitime et instrumentalise cette affaire au service de son projet de légaliser l’euthanasie. Or, cette pratique est contraire au droit à la vie, tel que protégé par l’article 2 de la Convention européenne.
Ces observations déconseillent fortement à la CEDH d’utiliser la grille de lecture du Gouvernement français, fondée sur cette notion « d’aide médicale à mourir ». Le Gouvernement inclut et confond des actes pourtant opposés : « faire mourir » (tuer) et « laisser mourir » (accompagner, soigner). Cela a pour effet de banaliser l’euthanasie et l’assistance au suicide, en les mettant sur le même plan que le refus légitime et nécessaire de toute obstination déraisonnable.
Contrairement à ce que prétend le Gouvernement, la décision d’interrompre les traitements de M. Medmoune n’était pas une « aide médicale à mourir ». C’était uniquement un refus de l’obstination déraisonnable, car ces traitements étaient disproportionnés par rapport à sa situation médicale objective.
L’erreur des requérantes
La deuxième erreur est celle des requérantes, qui revendiquent au nom de M. Medmoune de recevoir des traitements disproportionnés. Les traitements demandés maintiendraient artificiellement en vie M. Medmoune, ne présenteraient aucun espoir d’améliorer son état de santé et emporteraient des conséquences négatives sur sa santé. Les patients n’ont pas de droit de recevoir des traitements contre leur propre santé ou vie.
De même, il n’existe aucun droit de recevoir un traitement médical dénué de finalité thérapeutique, même au titre de l’article 8 (droit au respect dû à la vie privée). C’est pour cette raison que plusieurs actes habituellement effectués par des professionnels de santé ne sont pas protégés au titre de l’article 8 : l’avortement[9], l’assistance au suicide[10], l’euthanasie, le changement de sexe[11] ou encore la chirurgie esthétique.
Medmoune n’a donc pas de droit à recevoir les traitements que son épouse et ses sœurs exigeaient pour lui.
_______________
[1] Voir à ce sujet : Abbé François Knittel, « Se soigner et se faire soigner – Réflexions morales sur les moyens pour l’homme de conserver la vie », Le Sel de la terre, n° 74, pp. 49-57.
[2] Pie XII, « Allocution sur les problèmes de la réanimation », du 24 novembre 1957, dans Œuvres complètes de Pie XII, Saint-Maurice, Éditions Saint-Augustin, p. 695.
[3] Sacrée congrégation pour la Doctrine de la foi, déclaration Jura et Bona sur l’euthanasie, 5 mai 1980, n° IV. Voir aussi : Conseil pontifical « Cor Unum », « Quelques questions éthiques relatives aux malades en état grave et aux mourants », 27 juillet 1981, n° 2.4.1 et 2.4.2.
[4] Pie XII, « Allocution sur les problèmes de la réanimation », op. cit.
[5] Voir, au sujet du principe du double effet d’un acte : Jocelyne Saint-Arnaud, « Trois discours de Pie XII et le débat sur l’euthanasie », Laval théologique et philosophique, n°50(3), pp. 551-553.
[6] Voir : Jean-Paul II, encyclique Evangelium vitæ, 25 mars 1995, n° 65, D.C. n° 2114, p. 38.
[7] Jean-Paul II, « Discours aux participants du congrès international « Les traitements de soutien vital et l’état végétatif. Progrès scientifique et dilemme éthique » », 20 mars 2004, n° 4, D.C. n° 2313, p. 409.
[8] Celles-ci sont dates du 13 avril 2023.
[9] CEDH, A, B et C c. Irlande [GC], n° 25579/05, 16 décembre 2010, § 214 ; P. et S. c. Pologne, n° 57375/08, 30 octobre 2012, § 96.
[10] CEDH, Lings c. Danemark, n° 15136/20, 12 avril 2022, § 52.
[11] CEDH, Y.Y. c. Turquie, n° 14793/08, 10 mars 2015, § 65.